Витамин д и метаболический синдром
МЕТАБОЛИЧЕСКИЙ СИНДРОМ И ДЕФИЦИТ ВИТАМИНА D: КЛИНИКО-ФУНКЦИОНАЛЬНЫЕ КОРРЕЛЯЦИИ
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Солянова Н.А.
1
Позднякова Н.М.
1
Хаммад Е.В.
2
Мурсалов С.У.
3
1 АНО НИМЦ «Геронтология»
2 Федеральное государственное автономное учреждение «Лечебно-реабилитационный центр» МЗ Российской Федерации
3 Санкт-Петербургский институт биорегуляции и геронтологии СЗО РАМН
Проблема метаболического синдрома — актуальная проблема современной медицины в связи с крайне широким распространением метаболического синдрома — от 14 до 24 % в общей популяции. В последнее время отмечается тенденция к еще большей распространенности метаболического синдрома. Метаболический синдром «молодеет», что, скорее всего, обусловлено пандемией дефицита витамина D — важного метаболического и анаболического гормона. Согласно результатам масштабного исследования группы ученых, недостаточный и неудовлетворительный уровень витамина D может увеличить риск возникновения метаболического синдрома почти на 40%. В данной статье представлены результаты исследования статуса витамина D у пациентов с метаболическим синдромом. Было выявлено, что недостаточность и дефицит витамина D коррелирует с основными патологическими изменениями при метаболическом синдроме, такими как артериальная гипертензия, гипертрофия миокарда левого желудочка, сахарный диабет второго типа стадии инсулинопотребности, ожирение.
метаболический синдром
витамин D
1. Boucher B.J. Vitamin D insufficiency and diabetes risks // Curr. Drug Targets. -2011, №12(1).- Р. 61.
2. Chacko S.A., Song Y. Serum 25-hydroxyvitamin D concentrations in relation to cardiometabolic risk factors and metabolic syndrome in postmenopausal women. // Am. J. Clin. Nutr.- 2011., №94(1).- Р. 209–17.
3. Christakos S., Dhawan P., Benn B., et al. Vitamin D: molecular mechanism of action. // Ann. N.Y. Acad. Sci.- 2007, №1116.- Р. 340–48.
4. Danescu L.G., Levy S., Levy J. Vitamin D and diabetes mellitus. // Endocrine. -2009, №35(1).- Р.11–7.
5. Davidson M.B.1., Duran P., Lee M.L., Friedman T.C. High-dose vitamin D supplementation in people with prediabetes and hypovitaminosis D. // Diabetes Care.- 2013, №36(2).- Р.260–66.
6. Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia. Report of WHO/IDF Consultation, 2006
7. Ford E.S., Ajani U.A., et al. Concentrations of serum vitamin D and the metabolic syndrome among U.S. adults. // Diabetes Care.- 2005, №28.- Р.1228–30.
8. Gonzalez-Gross M., Valtuena J. Vitamin D status among adolescents in Europe: the Healthy Lifestyle in Europe by Nutrition in Adolescence study. // Br. J. Nutr.- 2011, №107(5).- Р.755–64.
9. Haussler M.R., Jurutka P.W. Vitamin D receptor (VDR)-mediated actions of 1alpha,25(OH)(2)vitamin D(3): Genomic and non-genomic mechanisms. // Best Pract. Res. Clin. Endocrinol. Metab. – 2011, №25(4).- Р.543–59.
10. Homa S., Nobuyoshi H., Ishida H. et al. Carotid plaque and intima-media thickness assessed by B-mode sonography in subjects ranging from young adults to centenarians. // Stroke.- 2001, №32.- Р.830—835.
11. Ju S.Y., Jeong H.S., Kim do H. Blood vitamin D status and metabolic syndrome in the general adult population: a dose-response meta-analysis. // J. Clin. Endocrinol. Metab.- 2014, №99(3).- Р.1053–63.
12. Kositsawat J., Freeman V.L. Association of A1C levels with vitamin D status in U.S. adults: data from the National Health and Nutrition Examination Survey. // Diabetes Care.- 2010, №33(6).- Р.1236–38.
13. Yiu Y.F., Chan Y.H. Vitamin D deficiency is associated with depletion of circulating endothelial progenitor cells and endothelial dysfunction in patients with type 2 diabetes. // J. Clin. Endocrinol. Metab.- 2011, №96(5).- E830–35.
Проблема метаболического синдрома — актуальная проблема современной медицины в связи с крайне широким распространением метаболического синдрома (МС) — от 14 до 24 % в общей популяции, среди лиц с нарушением толерантности к глюкозе распространенность МС составляет 50%, а при сахарном диабете — 80% [1,3,8]. В западных странах распространенность МС среди населения составляет 25-35 %, в возрасте старше 60 лет доля лиц с МС возрастает до 42-43,5 % [2,7,12,13]. По данным отдельных исследователей, в США МС страдают примерно 47 млн граждан, распространенность МС среди мужчин — 24%, среди женщин — 23,4% [4,5,9,11]. В последнее время отмечается тенденция к еще большей распространенности МС. МС «молодеет», что, скорее всего, обусловлено пандемией дефицита витамина D — важного метаболического и анаболического гормона. Согласно результатам масштабного исследования группы ученых, недостаточный и неудовлетворительный уровень витамина D может увеличить риск возникновения метаболического синдрома почти на 40% [7,12,13].
Цель исследования: определить статус витамина D у пациентов с метаболическим синдромом.
Материалы и методы. Всего было обследовано 89 пациентов с полным и неполным метаболическим синдромом в возрасте от 40 до 79 лет (мужчин — 40 чел., женщин — 49 чел.)
Артериальную гипертензию диагностировали в соответствии с Национальными клиническими рекомендациями ВНОК по диагностике и лечению артериальной гипертензии (АГ) (2011).
Диагностическими критериями наличия сахарного диабета (СД) являлись критерии, рекомендованные ВОЗ [6]: концентрация глюкозы в плазме венозной крови натощак ≥7,0 ммоль/л; через 2 часа после нагрузки глюкозой ≥11,1 ммоль/л, уровень гликированного гемоглобина (HbA1c) ≥ 6,5 %. Глюкозу в плазме венозной крови определяли ферментативным УФ тестом с использованием гексокиназного метода, уровень гликированного гемоглобина — методом иммунотурбидиметрии на аппарате OLYMPUS AU 640 (Япония).
Пациентам определяли уровень общего холестерина (ОХ), триглицеридов (ТГ), холестерина липопротеидов высокой плотности (ХСЛПВП), холестерина липопротеидов низкой плотности (ХСЛПНП) на аппарате OLYMPUS AU 640 (Япония) с использованием колориметрического фотометрического теста, основанного на ферментативном методе. Коэффициент атерогенности рассчитывали по формуле: КА = (ХС, ммоль/л — ХСЛПВП, ммоль/л) / ХСЛПВП, ммоль/л.; ХСЛПОНП (ммоль/л)= ТГ/2,2. За нормальные значения были приняты значения липидных параметров, предложенные секцией атеросклероза ВНОК (2008).
Массу тела определяли по индексу массы тела Кетле с дополнительной диагностикой абдоминального ожирения в соответствии с действующими критериями ВОЗ.
Уровни метаболитов витамина D 25(OH)D и 1,25(OH)2D определяли в сыворотке крови c помощью наборов фирмы «IDS» (Германия).
Подчеркнем, что обследование проводилось в весенний период (с марта по май), когда по данным литературы наблюдается наиболее низкий уровень 25(OH)D в сыворотке крови; отметим, что по данным литературы не наблюдается сезонных отличий в отношении 1,25(OH)2D [7,11].
Оценку биологического возраста проводили путем оценки сосудистого возраста с использованием формулы [10] для оценки степени утолщения по мере старения внутренней и средней оболочек общей сонной артерии: ТИМ = (0,009 × возраст) + 0,116. Преобразованная нами формула была использована для оценки сосудистого возраста пациентов по ТИМ ОСА: Возраст = (ТИМ — 0,116) ÷ 0,009.
Данные были математико-статистически обработаны с использованием стандартных методов параметрической и непараметрической статистики.
Результаты и их обсуждение
У обследованных пациентов с МС уровень 25(OH)D в сыворотке составил 53,4±4,4 ммоль/л, а уровень 1,25(OH)2D — 64,2±2,8 пмоль/л. При этом дефицит или недостаточный уровень 25(OH)D у 67 из 89 пациентов (75,3% пациентов), а дефицит или недостаточный уровень 1,25(OH)2D — у 64 из 89 (71,9%) пациентов.
Мы выявили следующие завиcимости между низкими значениями метаболитов витамина D и рядом характеристик пациентов с МС.
Уровень 1,25(OH)2D имел обратную корреляцию зависел от толщины задней стенки ЛЖ (r=-0,21; p=0,047) от уровня пульсового (r=-0,29; p=0,022) и систолического артериального давления (АД) (r=-0,26; p=0,023), т.е., наблюдались более значительная гипертрофия левого желудочка (ЛЖ) и более высокие цифры АД у пациентов с более низким уровнем 1,25(OH)2D. Уровень липопротеидов высокой плотности (ЛПВП) прямо коррелировал с концентрацией 1,25(OH)2D (r=0,2; p=0,031). Также была обнаружена обратная связь величины 1,25(OH)2D с уровнем триглицеридов (r=-0,29; p=0,038). Кроме того, у пациентов с кальцификацией сердечных клапанов (митрального, аортального или обоих) значения 1,25(OH)2D оказались ниже, чем у пациентов без кальцификации и составили 27,6+2,3 пмоль/л и 54,1+3,6 пмоль/л соответственно.
Уровень 25(OH)D сыворотки прямо коррелировал с показателем Е/А (r=0,49; p=0,024), отражающим диастолическую функцию ЛЖ и обратно — с толщиной КИМ (r=-0,62; p=0,012), характеризующим тяжесть атеросклероза, с наличием ожирения 3-й и 4-й степеней (r=-0,47; p=0,029), с наличием АГ (r=-0,41; p=0,017) и ишемической болезни сердца (ИБС) (r=-0,41; p=0,028). При сравнении показателей в группах было выявлено, что более низкие значения 25(OH)D отмечались у пациентов с наличием стадии инсулинозависимости (p=0,013), а при дефиците 25(OH)D у больных была больше толщина КИМ (p=0,015).
Интересным было сопоставление оценки биологического возраста пациентов в зависимости от наличия/отсутствия дефицита витамина D. (табл. 1)
Таблица 1
Сравнительная оценка показателя СВ по ТИМ ОСА в зависимости от наличия / отсутствия дефицита витамина D при нарастании метаболического синдрома
Группы | 40 — 49 лет | 50 — 59 лет | 60 — 69 лет | 70 — 79 лет | |
СВ, усл. года | Контр. группа | 51,4 ±1,2 | 57,9±1,4 | 63,1±3,1 | 74,1±6,2 |
ГХС | 64,3±1,3 | 81,±3,5 | 77,2±3,2 | 95,2±7,1 | |
АГ, ГХС | 81,0±4,1 | 92,7±3,3 | 101,4±3,3 | 104,7±2,1 | |
АГ,ГХС, ожирение | 82,24±1,0 | 99,3±1,2 | 111,5±3,0 | 113,5±3,4 | |
АГ, СД, ГХС, ожирение | 125,1±3,2 | 118,2±4,2 | 122,7±3,2 | 124,4±3,0 | |
p1 | <0,001 | <0,001 | <0,05 | <0,05 | |
p2 | <0,001 | <0,05 | <0,01 | >0,05 | |
p3 | >0,05 | >0,05 | <0,01 | >0,05 | |
p4 | <0,001 | <0,001 | <0,001 | <0,05 | |
p5 | <0,001 | <0,01 | <0,05 | <0,05 | |
Примечание: p1 — достоверность различий (критерий Стьюдента) между группами с гиперхолестеринемией (ГХС) и контрольной, p2 — достоверность различий между группами с сочетанием АГс ГХС и ГХС, p3 — достоверность различий между группами с сочетанием АГ, ожирением, ГХС и АГ, ГХС, p4 — достоверность различий между группами АГ, СД, ГХС, ожирение и АГ, ГХС, p5 — достоверность различий между группами АГ, СД, ГХС, ожирение и АГ, ожирение, ГХС.
Как видно из таблицы 1, гиповитаминоз по витамину D способствует тому, что при нарастании тяжести метаболического синдрома увеличивается и дисбаланс биологического и паспортного возраста в сторону ускоренного старения.
Выводы:
- Недостаточность и дефицит витамина D коррелирует с основными патологическими изменениями при метаболическом синдроме, такими как артериальная гипертензия, гипертрофия миокарда левого желудочка, сахарный диабет второго типа стадии инсулинопотребности, ожирение.
- Гиповитаминоз по витамину D способствует тому, что при нарастании тяжести метаболического синдрома увеличивается дисбаланс биологического и паспортного возраста в сторону ускоренного старения.
- С практической точки зрения у пациентов с метаболическим синдромом целесообразно определять уровень витамина Д в сыворотке крови и, соответственно, при его дефиците осуществлять коррекцию.
Рецензенты:
Перелыгин К.В., д.м.н., старший научный сотрудник отдела клинической геронтологии АНО НИМЦ «Геронтология», г. Москва;
Гурко Г.И., д.м.н., старший научный сотрудник отдела возрастной патологии Санкт-Петербургского Института биорегуляции и геронтологии, Санкт-Петербург.
Библиографическая ссылка
Солянова Н.А., Позднякова Н.М., Хаммад Е.В., Мурсалов С.У. МЕТАБОЛИЧЕСКИЙ СИНДРОМ И ДЕФИЦИТ ВИТАМИНА D: КЛИНИКО-ФУНКЦИОНАЛЬНЫЕ КОРРЕЛЯЦИИ // Современные проблемы науки и образования. – 2015. – № 6.;
URL: https://science-education.ru/ru/article/view?id=23976 (дата обращения: 07.01.2021).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Метаболический синдром характеризуется набором факторов, в том числе низким уровнем холестерина ЛПВП, высоким уровнем триглицеридов, большой окружностью талии, высоким кровяным давлением, высоким уровнем сахара в крови и / или резистентностью к инсулину.

Витамин D — это стероидный гормон, который влияет практически на каждую клетку вашего тела, поэтому поддержание здорового уровня важно не только для костей, но также для здоровья сердца и мозга, оптимальной работы иммунной системы и общей профилактики заболеваний. Фактически, существует важная связь между недостаточным уровнем витамина D и инсулинорезистентностью, метаболическим синдромом и диабетом, как типа 1 (инсулинозависимый диабет), так и типа 2.
Витамин D может значительно понизить риск метаболического синдрома
По словам соавтора Элианы Агиар Петри Нахас, профессора гинекологии и акушерства в Медицинской школе Ботукату государственного университета Сан-Паулу, «чем ниже уровень витамина D в крови, тем чаще встречается метаболический синдром».
Подписывайтесь на наш аккаунт в INSTAGRAM!
Результаты показывают, что прием добавок и поддержание адекватного уровня витамина D у женщин в постменопаузе может снизить риск заболевания».
Что такое метаболический синдром?
Метаболический синдром характеризуется совокупностью факторов, в том числе:
- Низкий уровень холестерина липопротеинов высокой плотности (ЛПВП)
- Высокий уровень триглицеридов
- Большая окружность талии (указывает на высокий уровень вредного висцерального жира вокруг внутренних органов)
- Высокое кровяное давление
- Высокий уровень сахара в крови и / или резистентность к инсулину
Наличие трех или более из этих факторов считается свидетельством метаболической дисфункции, которая создает основу для хронических заболеваний, включая диабет 2 типа, болезни сердца, инсульт, подагру, рак, болезнь Альцгеймера, неалкогольную жировую болезнь печени (НАЖБП) и многое другое, и убедительные данные свидетельствуют о том, что низкий уровень витамина D играет важную роль в развитии этих факторов риска.

Низкий уровень витамина D повышает риск метаболического синдрома и связанных с ним заболеваний
Из 463 женщин в упомянутом исследовании, почти 33 процента имели недостаток витамина D, характеризующися уровнем от 20 до 29 нанограмм на миллилитр (нг/мл), и более 35 процентов имели дефицит (ниже 20 нг/мл). Только у 32 процентов были «достаточные» уровни в 30 нг/мл или выше.
«Достаточные» здесь в кавычках, поскольку есть убедительные результаты исследований, предполагающих, что 40 нг/мл — это самый низкий уровень достаточности, и что идеальные уровни для оптимального здоровья и профилактики заболеваний на самом деле находятся между 60 и 80 нг/мл.
Почти 58% пациентов с недостатком или дефицитом витамина D имели факторы риска, подходящие под диагностику метаболического синдрома.
Параметры метаболического синдрома включали окружность талии более 88 сантиметров, артериальное давление выше 130/85 мм рт.ст., уровень глюкозы натощак выше 100 миллиграммов на децилитр (мг/дл), триглицериды выше 150 мг/дл и холестерин ЛПВП ниже 50 мг/дл. Диагноз метаболического синдрома ставился, если присутствовали три или более из этих критериев.
«Наиболее вероятное объяснение этой связи заключается в том, что витамин D влияет на секрецию и чувствительность к инсулину, которые задействованы в [метаболическом синдроме]», — сообщает EurekAlert. «Рецептор витамина D экспрессируется в секретирующих инсулин бета-клетках поджелудочной железы и в периферических тканях-мишенях, таких как скелетные мышцы и жировая ткань. Дефицит витамина D может поставить под угрозу способность бета-клеток превращать проинсулин в инсулин …
По словам Нахас, старение является ключевым фактором дефицита витамина D. ‘Воздействие солнца активирует своего рода предварительный витамин D в жировой ткани под кожей … Старение приводит не только к потере мышечной массы, но и к изменениям в составе тела, и этот предварительный витамин D теряется. Вот почему пожилые люди производят меньше витамина D, даже если они получают много солнечного света».
По ее мнению, женщины в постменопаузе заслуживают и требуют более конкретной помощи. Они должны обратиться к врачу по поводу необходимости приема добавки витамина D. «Гиповитаминоз может иметь последствия, будь то рак молочной железы, сосудистые заболевания или метаболический синдром», — сказала она».
Метаболический синдром коренится в резистентности к инсулину
Метаболический синдром можно более точно назвать синдромом инсулинорезистентности, поскольку она лежит в основе всех его факторов риска. Более того, поскольку секреция инсулина является ключевым показателем инсулинорезистентности, измерение уровня инсулина — особенно после еды (после приема пищи) — даст вам необходимую информацию без необходимости оценки других параметров метаболического синдрома.
Подписывайтесь на Эконет в Pinterest!
Джозеф Крафт на основе данных 14000 пациентов разработал тест, который является мощным предиктором диабета.
Он давал пациентам выпить 75 граммов глюкозы, а затем пять часов измерял их инсулиновый ответ с интервалом в полчаса. Это самый чувствительный тест на инсулинорезистентность, гораздо более точный, чем уровень инсулина натощак.
Крафт заметил пять характерных особенностей, свидетельствующих о том, что подавляющее большинство людей уже болели диабетом, хотя уровень глюкозы натощак был нормальным. Фактически, 90 процентов пациентов с гиперинсулинемией (то есть, когда у вас в крови избыток инсулина относительно уровня глюкозы) прошли тест на глюкозу натощак, а 50 процентов — тест на толерантность к глюкозе.
Только у 20 процентов пациентов был паттерн, сигнализирующий о здоровой постпрандиальной чувствительности к инсулину, что означает, что 80 процентов были на самом деле резистентны к инсулину и имели повышенный риск диабета 2 типа. Один из основных выводов – инсулинорезистентность и гиперинсулинемия являются двумя сторонами одной медали, поскольку они движут и способствуют друг другу.
Другими словами, если у вас гиперинсулинемия, вы, по существу, резистентны к инсулину и на пути к развитию полномасштабного диабета, если вы не измените свой образ жизни, начиная с диеты.
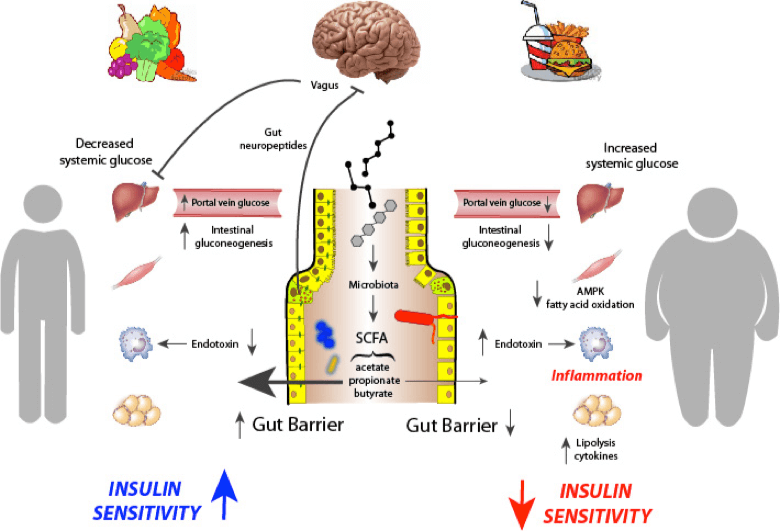
Резистентность к инсулину и гиперинсулинемия имеют одинаковые последствия
Гиперинсулинемия означает, что в жировой клетке содержится больше инсулина, а значит, вы будете направлять больше энергии в эти жировые клетки (потому что именно это делает инсулин). Резистентность к инсулину явно связана с увеличением веса, но, хотя многие считают, что она вызвана избыточным весом, д-р Роберт Люстиг доказывает обратное, то есть, именно инсулин вызывает увеличение веса.
Когда ваша печень превращает избыток сахара в жир и становится резистентной к инсулину, это вызывает гиперинсулинемию, а она приводит к накоплению энергии в форме жировых отложений.
По мере увеличения количества жира в печени у вас развивается жировая болезнь, которая, в свою очередь, приводит к повышению уровня инсулина в крови и связанных с ним механизмов, которые переносят липиды (жиры) в стенки сосудов, что является отличительным признаком атеросклероза. Это также приводит к высокому уровню глюкозы в крови, особенно после приема пищи, и это также имеет механистические пути, которые способствуют атеросклерозу.
Высокое кровяное давление является еще одним побочным эффектом инсулинорезистентности, который стимулирует атеросклероз, перенося давление на ваши артерии. Считается, что большая часть идиопатической гипертонии (высокое кровяное давление без известной причины) вызвана гиперинсулинемией.
Гиперинсулинемия / резистентность к инсулину также способствуют воспалению, заставляя ваш висцеральный жир выделять воспалительные цитокины и системные сигнальные молекулы. Со временем ваш висцеральный жир также становится все более устойчивым к инсулину, что приводит к прерыванию системной сигнализации.
В целом, этот каскад событий вызывает атерогенную дислипидемию, характеризующуюся высоким содержанием холестерина ЛПНП, окисленных ЛПНП и триглицеридов, и низкому уровню ЛПВП. В конечном счете, эти факторы приводят к развитию заболеваний сердца, но все они основаны на резистентности к инсулину, и, следовательно, ее устранение должно быть целью лечения. Вот где на помощь вам приходит диета.
Доказательства достаточно ясны: резистентность к инсулину является результатом диеты с высоким содержанием сахара (особенно переработанной фруктозы, которая оказывает более пагубное метаболическое воздействие, чем глюкоза).
Например, в статье, опубликованной в журнале JAMA Internal Medicine в 2014 году, рассматривалось потребление добавленного сахара в течение двух десятилетий в процентном отношении к общему количеству калорий, и был сделан вывод о том, что оно значительно способствует смертности от сердечно-сосудистых заболеваний. Люди, 30 процентов ежедневных калорий которых поступали из добавленного сахара, имели в четыре раза больший риск умереть от болезней сердца.
Искусственные подсластители также угрожают вашему метаболическому здоровью
Из последних связанных с этой темой новостей: исследователи связывают регулярное потребление искусственного подсластителя сукралозы с повышенным риском метаболического синдрома. Как сообщает MedPage Today, «на клеточном уровне у тех, кто потреблял сукралозу, наблюдалось повышенное поглощение глюкозы, воспаление и адипогенез — все это было наиболее заметно у людей с ожирением».
Результаты были представлены на ежегодном собрании Эндокринного общества в Чикаго. В целом, сукралоза «в зависимости от дозы была связана с активацией генов, относящихся с адипогенезу», и те, кто подвергался наибольшему воздействию, имели наиболее выраженную активацию генов.
GLUT4, переносчик глюкозы (то есть белок, который помогает доставлять глюкозу в клетку), был активирован примерно на 250 процентов у участников с ожирением, что приводило к накоплению жира в организме. Два гена вкусовых рецепторов также были активированы на 150-180%.
Люди с ожирением, которые потребляли сукралозу, также имели усиленную реакцию на инсулин и более высокий уровень триглицеридов, чем люди с ожирением, которые не потребляли искусственные подсластители. Как отметил соавтор доктор Сабьясачи Сен, который рекомендует медицинским работникам проинструктировать своих пациентов с ожирением избегать как сахаросодержащих, так и искусственно подслащенных напитков:
«Единственное, чего нет [в искусственно подслащенных напитках], это калории — дело не в их добавлении, а во всем остальном, что делает глюкоза. Она не должна быть заменой в подслащенных напитках, потому что, очевидно, она вызывает воспаление, образование жира и так далее.
Но вызывают ли [искусственные подсластители] некоторое воспаление и активные формы кислорода сверх того, что делает глюкоза? Я думаю, что на это есть какие-то намеки, но я не могу сказать точно».
Как обратить вспять резистентность к инсулину
Таким образом, метаболический синдром коренится в резистентности к инсулину, и подавляющее большинство людей — вероятно, 8 из 10 американцев — в некоторой степени резистентны к инсулину, что предрасполагает их к диабету 2 типа и связанным с ним проблемам со здоровьем, включая болезни сердца, рак и болезнь Альцгеймера.
Основываясь на этой статистике, редкому человеку не нужно учитывать свою диету и физическую активность, так как это две наиболее важные и наиболее эффективные стратегии профилактики и лечения. Хорошей новостью является то, что с резистентностью к инсулину легко справиться и она полностью предотвратима и обратима.
То же самое касается полноценного диабета 2 типа. Первоначально я написал книгу «Жир в качестве топлива» для больных раком, но она еще более эффективна при резистентности к инсулину, метаболическом синдроме и диабете. Рак представляет собой сложную и, как правило, серьезную проблему для лечения, требующую не только диеты.
Вот краткое изложение некоторых наиболее важных рекомендаций. В общем этот план снизит ваш риск диабета и связанных с ним хронических заболеваний и поможет вам избежать дальнейшего ухудшения здоровья.
Ограничьте добавленный сахар до 25 грамм в день. Если вы инсулинорезистентны или страдаете диабетом, уменьшите общее потребление сахара до 15 г в день до тех пор, пока резистентность к инсулину / лептину не исчезнет (затем его можно увеличить до 25 г), и начните периодически голодать как можно быстрее. Также избегайте искусственных подсластителей, которые можно найти в еде, закусках и напитках.
Ограничьте количество чистых углеводов (общее количество углеводов за вычетом клетчатки) и белка и замените их большим количеством высококачественных полезных жиров, таких как семена, орехи, сырое органическое масло, оливки, авокадо, кокосовое масло, органические яйца и животные жиры, включая омега-3 животного происхождения. Избегайте всех переработанных продуктов, включая мясо.
Выполняйте физические упражнения каждую неделю и больше двигайтесь в часы бодрствования, чтобы сидеть менее трех часов в день.
Выспайтесь. Большинству нужно около восьми часов сна за ночь. Это поможет нормализовать вашу гормональную систему. Исследования показали, что недостаток сна может оказать существенное влияние на вашу чувствительность к инсулину.
Оптимизируйте уровень витамина D, в идеале, с помощью разумного пребывания на солнце. Если вы принимаете пероральную добавку витамина D3, обязательно увеличьте потребление магния и витамина K2, так как эти питательные вещества работают в тандеме.
Оптимизируйте здоровье кишечника, регулярно потребляя ферментированные продукты и / или принимая высококачественные пробиотические добавки.опубликовано econet.ru.
Автор Джозеф Меркола
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
*Статьи Эконет.ру предназначены только для ознакомительных и образовательных целей и не заменяет профессиональные медицинские консультации, диагностику или лечение. Всегда консультируйтесь со своим врачом по любым вопросам, которые могут у вас возникнуть о состоянии здоровья.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
